Gesundheitsnews
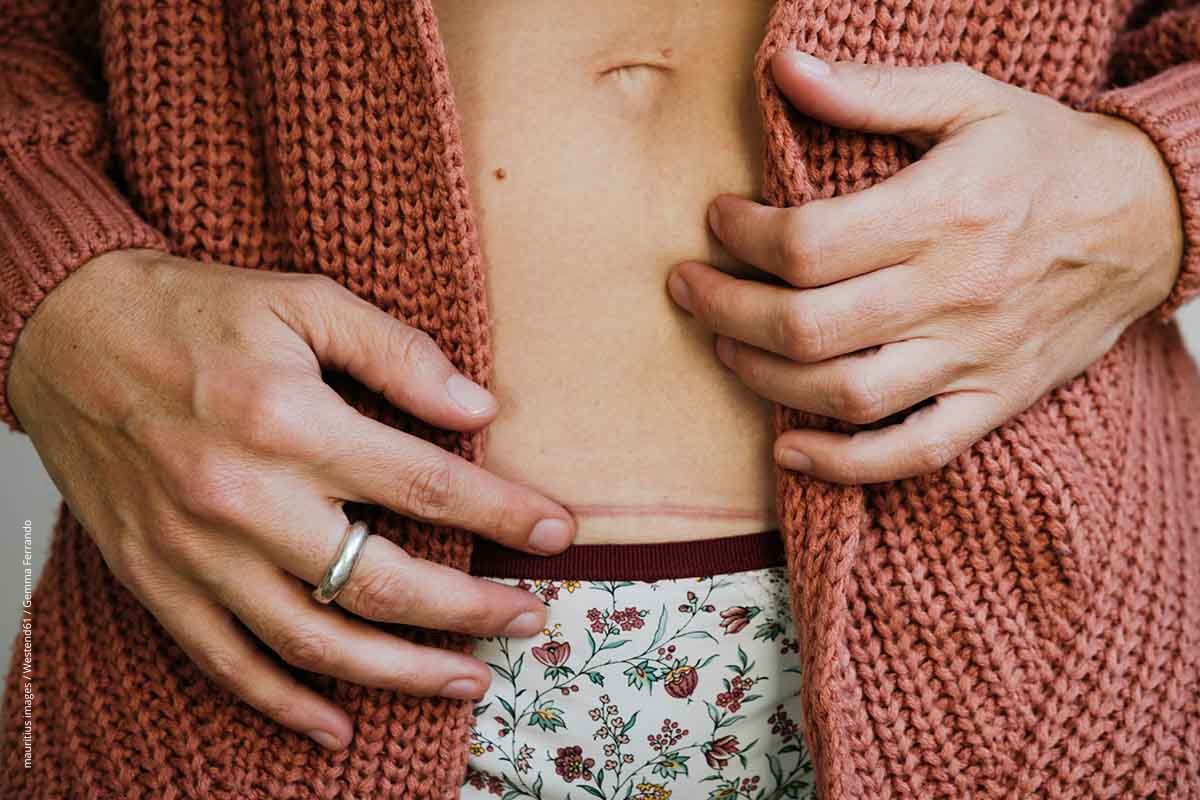
Die Narbe vom Kaiserschnitt beeinträchtigt unter Umständen mehr als nur die Ästhetik.
Kaiserschnitte sind in Deutschland häufig. 2024 war jede dritte Geburt eine Kaiserschnittentbindung. Neben medizinischen Gründen spielen dabei auch Ängste und Lifestyle-Faktoren eine Rolle. Dass die durch den Kaiserschnitt entstandene Narbe dabei kein rein kosmetisches Problem ist, übersehen dabei viele.
Nicht nur medizinische Gründe
Entscheidet sich eine Frau für einen Kaiserschnitt, kann das viele Gründe haben: bessere Planbarkeit, Angst vor den Geburtsschmerzen und Angst vor den Folgen einer natürlichen Geburt wie Harninkontinenz. Aber auch Kaiserschnitte können gesundheitliche Folgen nach sich ziehen. Häufig sind dabei Probleme mit der Kaiserschnittnarbe. Mediziner*innen sprechen hierbei von Sectionarbendefekten.
Symptome können sein:
- Schmierblutungen nach der Menstruation (sog. Postmenstruelles Spotting)
- Schmerzen bei der Menstruation
- Schmerzen beim Geschlechtsverkehr
- Chronische Schmerzen im Unterbauch
- Vaginaler Ausfluss
- Probleme, wieder schwanger zu werden
- Narbenbedingte Probleme bei nachfolgenden Schwangerschaften.
Bei einer niederländischen Befragung mit über 2000 Kaiserschnitt-Patientinnen gaben 42,5% der Befragten an, an solchen Symptomen zu leiden.
Was hat die Narbe mit den Symptomen zu tun?
Dabei unterscheiden die Mediziner*innen 3 Formen von Sectionarbendefekten: Am häufigsten entsteht innerhalb der Gebärmutter durch die Narbe eine Einziehung. In dieser Nische kann sich Flüssigkeit ansammeln, auch eine chronische Entzündung ist möglich. Bei der zweiten Form ist die vordere Gebärmutterwand nach der Heilung so dünn, dass die Gebärmutter nach hinten umknickt. Die Abknickung erzeugt Schmerzen und Menstruationsblut kann eventuell nicht normal abfließen. Bei der dritten Variante verwächst die Gebärmutter mit der Bauchwand und wird dadurch verformt.
Flüssigkeit und Entzündung können dann zur Unfruchtbarkeit führen. Auch eine Endometriose tritt bei betroffenen Frauen häufiger auf, fast die Hälfte der Frauen ist davon betroffen.
Diagnostik und Therapie
Besteht der Verdacht auf einen Sectionarbendefekt, wird die Frauenärzt*in eine Ultraschalluntersuchung der Gebärmutter machen. So kann sie die Form der Gebärmutter und eventuelle Flüssigkeit im Inneren sehen. Steht fest, dass die Beschwerden der Frau von einem Sectionarbendefekt herrühren, kann dieser mit einer Operation behandelt werden. Je nach Größe und Art des Defektes kann dafür ein minimalinvasiver Eingriff ausreichen.
Die Operation lindert die Beschwerden der meisten Frauen. Das gilt auch für die Fruchtbarkeit. Nach dem Eingriff können viele zuvor unfruchtbare Frauen wieder schwanger werden.
Quellen:
- Frauenärzte im Netz
- Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e.V.
- Statistisches Bundesamt
- Acta Obstetrica Gynaecologica Scandinavica

Säuglinge benötigen bis mindestens zum ersten Geburtstag täglich Vitamin D.
Für die gesunde Entwicklung von Zähnen und Knochen bekommen Säuglinge täglich Vitamin D. Wird es als Tablette verabreicht, heißt es aufpassen: Denn wenn sich die Tablette nicht vollständig auflöst, kann das Kind daran ersticken.
Täglich Vitamin D ist Standard
Im Mutterleib ist das Ungeborene über die Plazenta gut mit allen Nährstoffen und Vitaminen versorgt – auch mit Vitamin D. Nach der Geburt ändert sich das. Denn in den ersten eineinhalb Lebensjahren reicht die Zufuhr von Vitamin D über die Muttermilch oder die Flaschennahrung nicht aus. Deshalb bekommen Säuglinge ab der zweiten Woche jeden Tag 400 bis 500 I.E. Vitamin D, entweder als Tropfen oder als Tabletten. Weil es bei Tropfen leicht zu einer Überdosierung kommen kann, empfehlen Expert*innen meist die Gabe von Vitamin-D-Tabletten, meist in Kombination mit Fluoriden.
Auf Zerfall achten
Bei der Gabe der Vitamin-D-Tablette ist jedoch einiges zu beachten. Die Tablette muss in einer Flüssigkeit aufgelöst werden. Am besten nimmt man dafür einen Teelöffel mit Wasser und lässt die Tablette darin zerfallen. Andere Flüssigkeiten wie Tee oder Saft sollten nur verwendet werden, wenn sie ausdrücklich in der Gebrauchsinformation genannt sind. In Muttermilch lösen sich Vitamin-D-Tabletten nur sehr langsam auf, weshalb man besonders sorgfältig auf den Zerfall achten muss.
Bloß nicht in die Backentasche!
Keinesfalls dürfen Vitamin-D-Tabletten unaufgelöst in die Backentasche des Säuglings gelegt werden. Denn dann droht die Gefahr, dass das Kind die Tablette versehentlich verschluckt. Gelangt der unaufgelöste Festkörper dann in die Atemwege, kann das Kind ersticken – wie es tragischerweise im Oktober 2025 in Österreich passiert ist.
Diesen Fall nahm das BfArM zum Anlass, noch einmal an die korrekte Gabe von Vitamin-D-Tabletten für Säuglinge zu erinnern. Damit die Tablette nicht in die Atemwege gelangt, muss sie vor der Verabreichung immer komplett aufgelöst werden. Die Hersteller werden deshalb aufgefordert, ihre Packungsbeilagen zu überprüfen und, wenn erforderlich, den entsprechend Hinweis einzufügen.
Quelle: ptaheute

Ein Sommergewitter kann bei Menschen mit allergischer Erkrankung Asthmasymptome auslösen.
Gewitter und eine hohe Pollenbelastung sind eine gefährliche Kombination für Menschen mit Asthma oder andere allergischen Erkrankungen. Denn während des Unwetters und kurz danach droht ihnen ein Gewitterasthma.
Gewitterwinde als Pollenbläser
Plötzliche Atemnot, starker Husten, Engegefühl in der Brust und keuchende Atmung: die Symptome des Gewitterasthmas ähneln denen eines schweren akuten Asthmaanfalls. Sie treten während eines Gewitters und in den 20 bis 30 Minuten danach auf. Besonders gefährdet sind Personen, die ohnehin unter Asthma oder allergischen Beschwerden wie z. B. Heuschnupfen leiden. Das Gewitterasthma kann aber auch bei Menschen auftreten, die noch nie von Atemwegsproblemen betroffen waren.
Gewitterasthma droht typischerweise bei starkem Pollenflug in der warmen Jahreszeit. Zu Beginn eines Gewitters können starke Winde Pollen und andere Aeroallergene wie ein Staubsauger aufsaugen und durch die Luft wirbeln. Durch die hohe Luftfeuchtigkeit und elektrostatische Effekte quellen die Pollen auf, platzen und setzen kleinere, lungengängige Allergenpartikel frei. Diese werden durch die gewittertypischen Fallwinde in Bodennähe transportiert. Bei sensibilisierten Personen können die Allergene in die Atemwege gelangen und Asthmasymptome auslösen
Klimawandel fördert Gewitterasthma
Bekannt wurde das Gewitterasthma vor zehn Jahren, als in Australien nach einem schweren Gewittersturm tausende Menschen wegen Atembeschwerden in der Klinik behandelt werden mussten. Acht von ihnen verstarben sogar daran. In Deutschland ist das Phänomen noch selten. Dennoch gibt es Hinweise, dass es auch hier häufiger dazu kommen könnte. Gründe dafür sind z. B. die durch den Klimawandel verlängerte Pollensaison und die Zunahme von Sommergewittern.
Mit vier Tipps vorbeugen
Für gefährdete Personen gibt es vier Tipps, dem Gewitterasthma zu entgehen:
- Bei Gewitter drinbleiben, Fenster und Türen schließen, damit Pollen und Allergene nicht hereinkommen kommen.
- In Innenräumen Luftfilter mit Luftreinigern benutzen.
- Im Freien bei Gewitter und danach FFP2-Schutzmasken tragen.
- Wer Asthma hat, sollte immer ein Notfallspray dabeihaben.
Quelle: Springer Medizin

Besser schützen als schminken: Spezielle Lippenstifte halten gefährliche UV-Strahlung ab.
Sonnencreme gehört im Sommer für die meisten zur Grundausstattung. Doch kaum jemand denkt daran, auch die Lippen vor UV-Strahlung zu schützen. Dabei ist die empfindliche Lippenhaut ganz besonders gefährdet.
Wenn es schon brennt
Sonnenstrahlung in zu hoher Dosis ist gefährlich für die Haut – da bildet die Haut der Lippen keine Ausnahme. Ganz im Gegenteil: Da sie sehr dünn ist, ist sie besonders empfindlich gegenüber UV-Strahlen. Hinzu kommt, dass die Haut der Lippen kein Melanin produziert. Der körpereigene Farbstoff sorgt am restlichen Körper für das Braunwerden und so zumindest einen ganz natürlichen Kurzzeit-Schutz vor Sonnenstrahlung.
Ob Ihre Lippen tatsächlich Sonnenbrand haben, merken Sie spätestens, wenn die Lippen schmerzen, rot und spröde sind. Dann dauert es bis zu zwei Wochen, bis sich die Haut wieder völlig regeneriert hat. Unterstützen lässt sich der Heilungsprozess durch die gleichen Maßnahmen wie beim normalen Sonnenbrand:
- Kühlen: Besonders gut eignen sich dafür kühle Kompressen, Quark oder kühlende Gele.
- Entzündung hemmen: Einen natürlichen antientzündlichen Effekt haben Gurken, die man in Scheiben auf die Lippen legt.
- Feuchtigkeit: Cremes mit Hyaluronsäure oder Aloe Vera spenden der angegriffenen Lippenhaut viel Feuchtigkeit.
Besser vorbeugen
Vorbeugen ist immer besser als behandeln – vor allem, weil Sonnenbrand auch an den Lippen die Entstehung von Tumoren begünstigt. Im besten Fall hält man die Sonneneinstrahlung komplett von den Lippen fern. Sonnenschirme, aber auch Hüte mit breiter Krempe schützen das Gesicht zuverlässig. Ansonsten gilt wie am restlichen Körper: Wer sich länger als 15 Minuten in der Sonne aufhält, sollte reichlich Sonnenschutzmittel auftragen. Für die Lippen besonders gut geeignet und praktisch sind Lippenstifte aus der Apotheke. Beim Kauf ist es wichtig, auf einen ausreichend hohen Lichtschutzfaktor und auf Angaben zum Schutz vor UV-A und UV-B-Strahlen zu achten.
Wichtig ist auch, den Schutz regelmäßig zu erneuern. Durch Schwitzen, Ablecken der Lippen, Trinken oder Essen werden die Inhaltsstoffe schnell wieder abgetragen.
Übrigens: Auch Herpes wird durch Sonneneinstrahlung reaktiviert. Wer immer wieder unter den lästigen Bläschen leidet, profitiert also ganz besonders von einem guten Sonnenschutz.
Quelle: PTA heute 10/21
